Псориаз – воспалительное заболевание кожи с хроническим течением. Этиология псориаза до конца не изучена, хотя были выявлены генетические и экологические факторы. Описано несколько клинических вариантов псориаза, которые могут представлять большую диагностическую сложность для практикующего врача. Для уточнения диагноза обычно проводят биопсию и соскобы с пораженных участков.
Клинические варианты псориаза
1. Бляшечный псориаз.
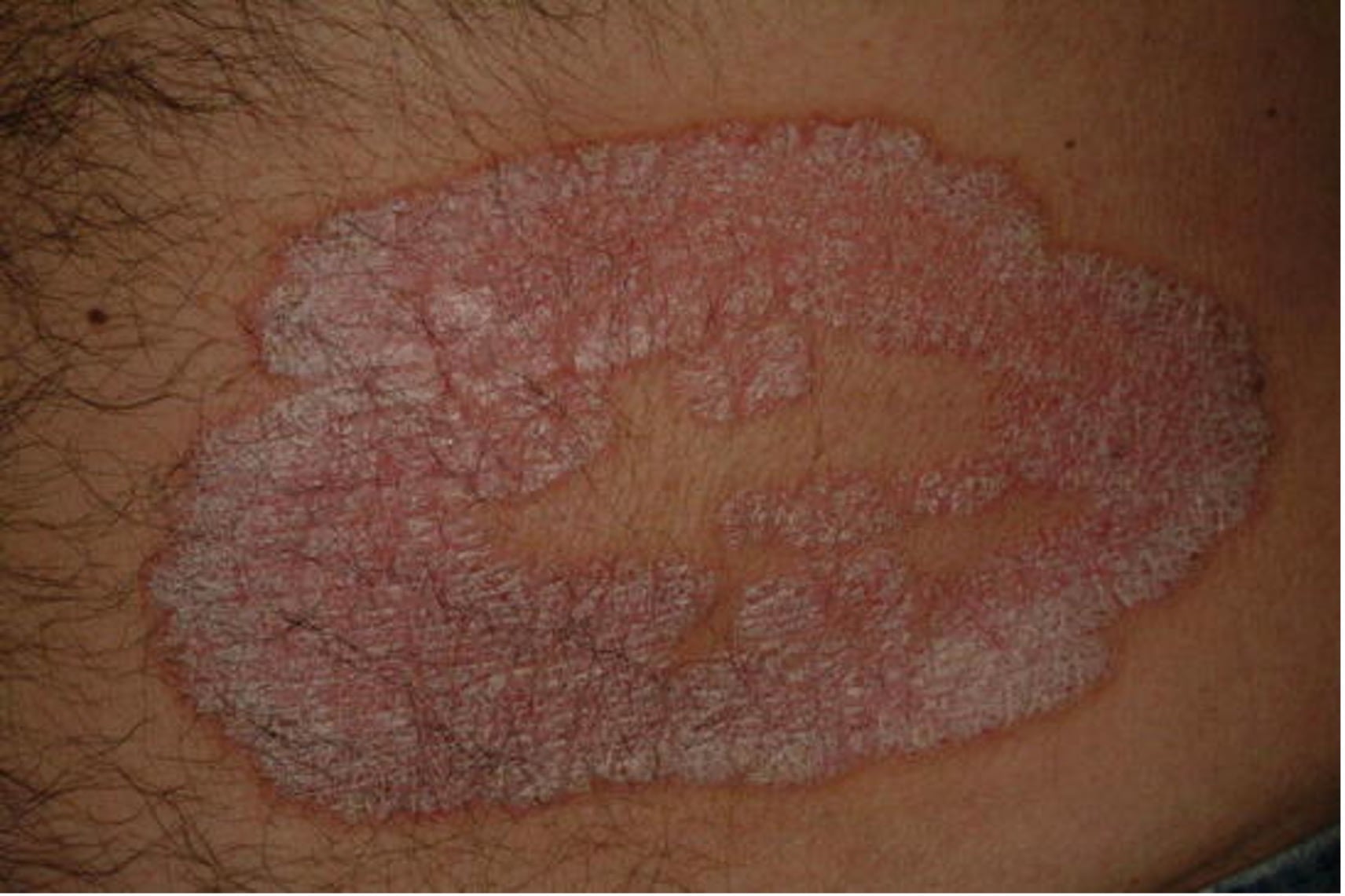
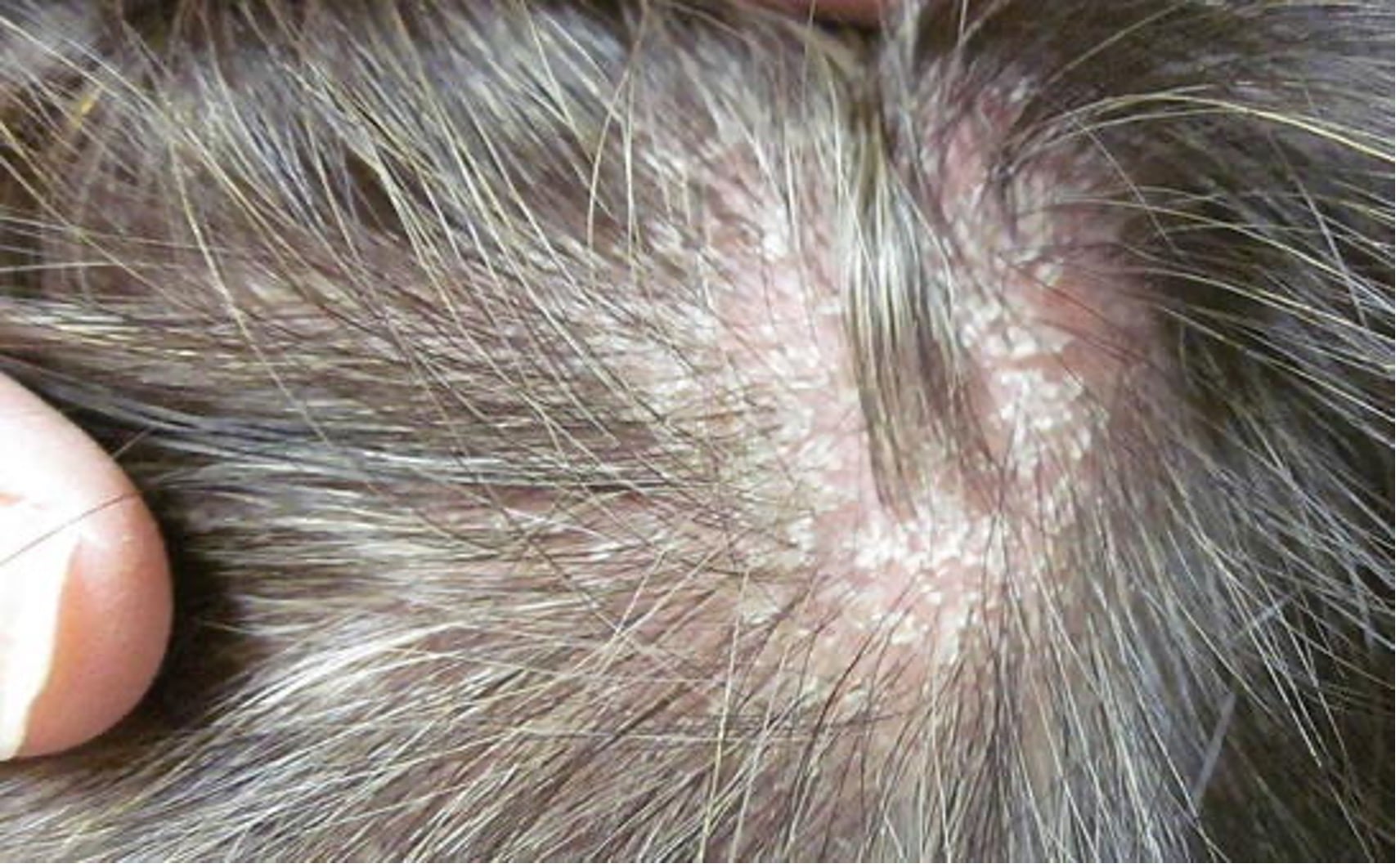
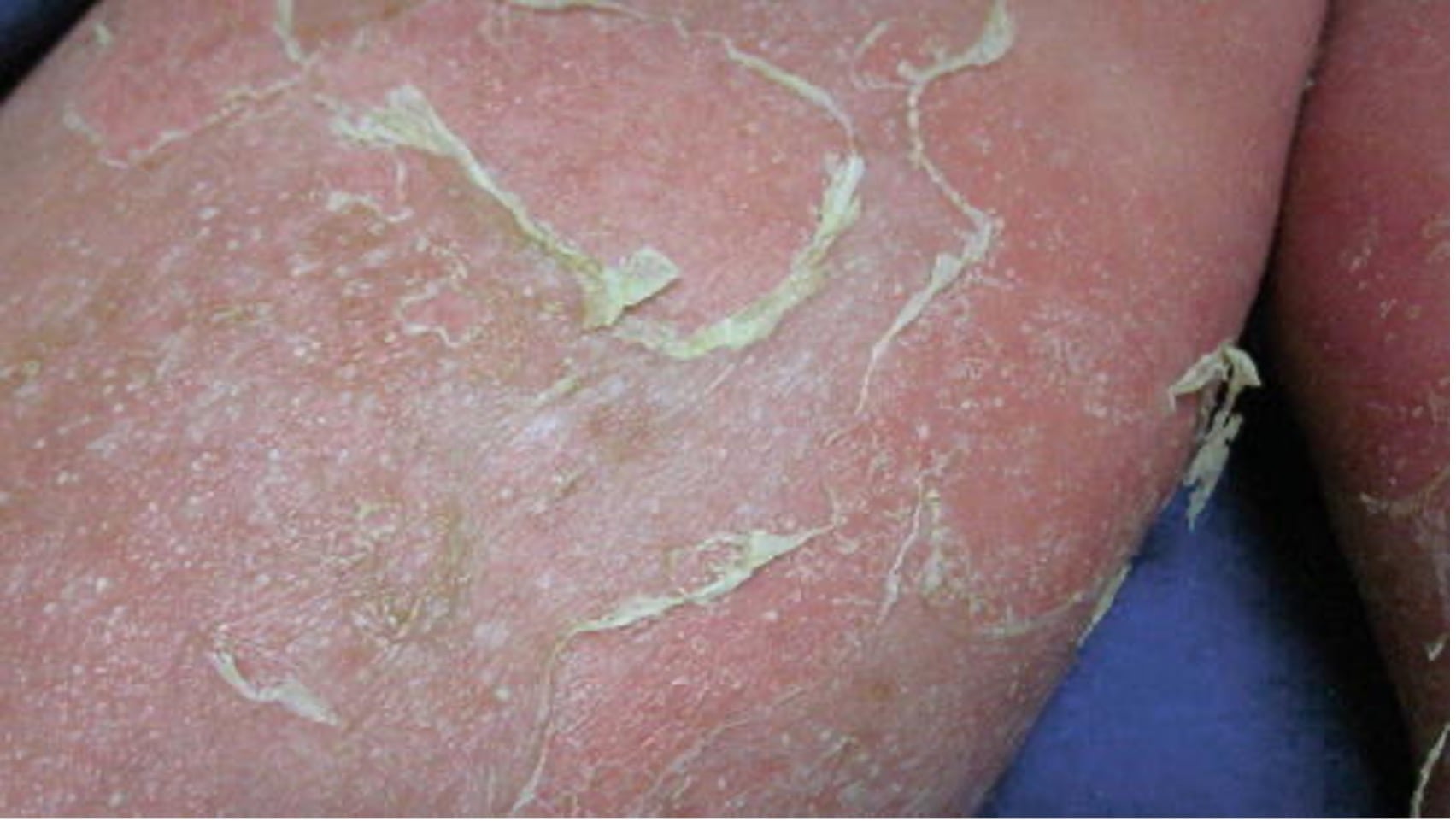
- Наиболее распространенная форма псориаза, на которую приходится 80–90% случаев. Поражения кожи характеризуются четко очерченными, эритематозными, шелушащимися бляшками, расположенных чаще всего на локтях, коленях, коже головы, в межъягодичной складке (рис. 1,2). Зудящие или болезненные бляшки покрыты серебристыми чешуйками, различаются по размеру и нередко расположены симметрично. Ключом к диагностике в этом случае служит поражение кожи в околопупочной области и ягодичной щели, а также изменения ногтей (см. подраздел 7 «Поражения ногтей при псориазе»).
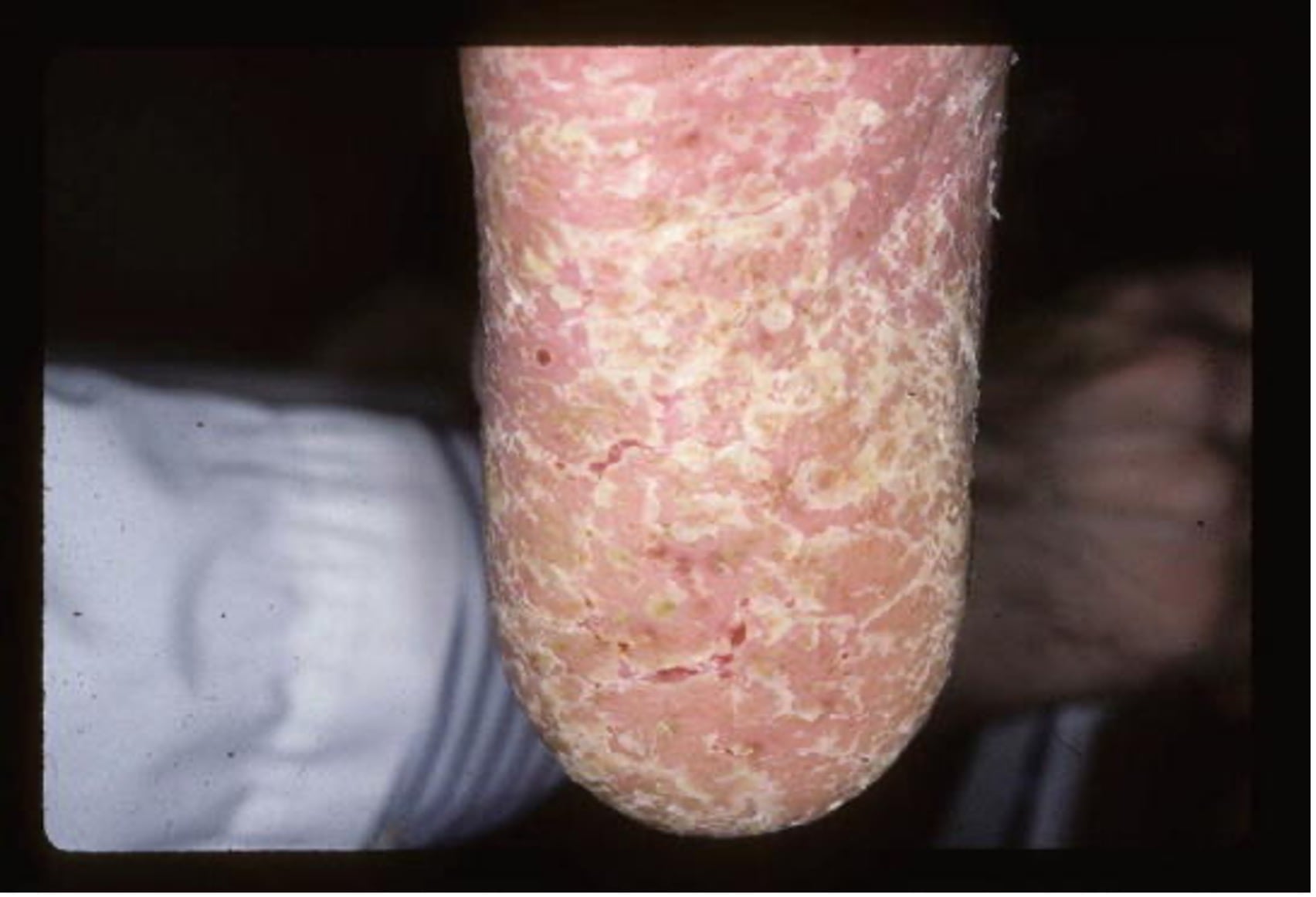
- Ладонно-подошвенный псориаз характеризуется наличием эритематозных, десквамативных поражений на ладонях и подошвах. Этот тип псориаза может быть изолированным заболеванием или сосуществовать в контексте бляшечного псориаза (рис. 3.).
Рис. 1. Бляшечный псориаз: классический вариант в виде резко очерченной эритематозной бляшки с серебристыми чешуйками.
Рис. 2. Псориаз волосистой части головы: выраженное шелушение с заметной фоновой эритемой.
Рис. 3. Ладонно-подошвенный псориаз: сильное шелушение и эритема на ладонной поверхности дистального пальца.
- Дифференциальная диагностика бляшечного псориаза проводится с атопическим и нуммулярным дерматитом, разными видами лишая (простым хроническим, розовым, красным волосяным и опоясывающим), лекарственной сыпью, грибовидными микозом. При локализации бляшек на волосистой части головы исключают себорейный дерматит и стригущий лишай. Ладонно-подошвенный псориаз также можно спутать с простым хроническим лишаем, красным плоским лишаем, вторичным сифилисом, дерматитом кистей или контактным дерматитом.
2. Каплевидный псориаз.
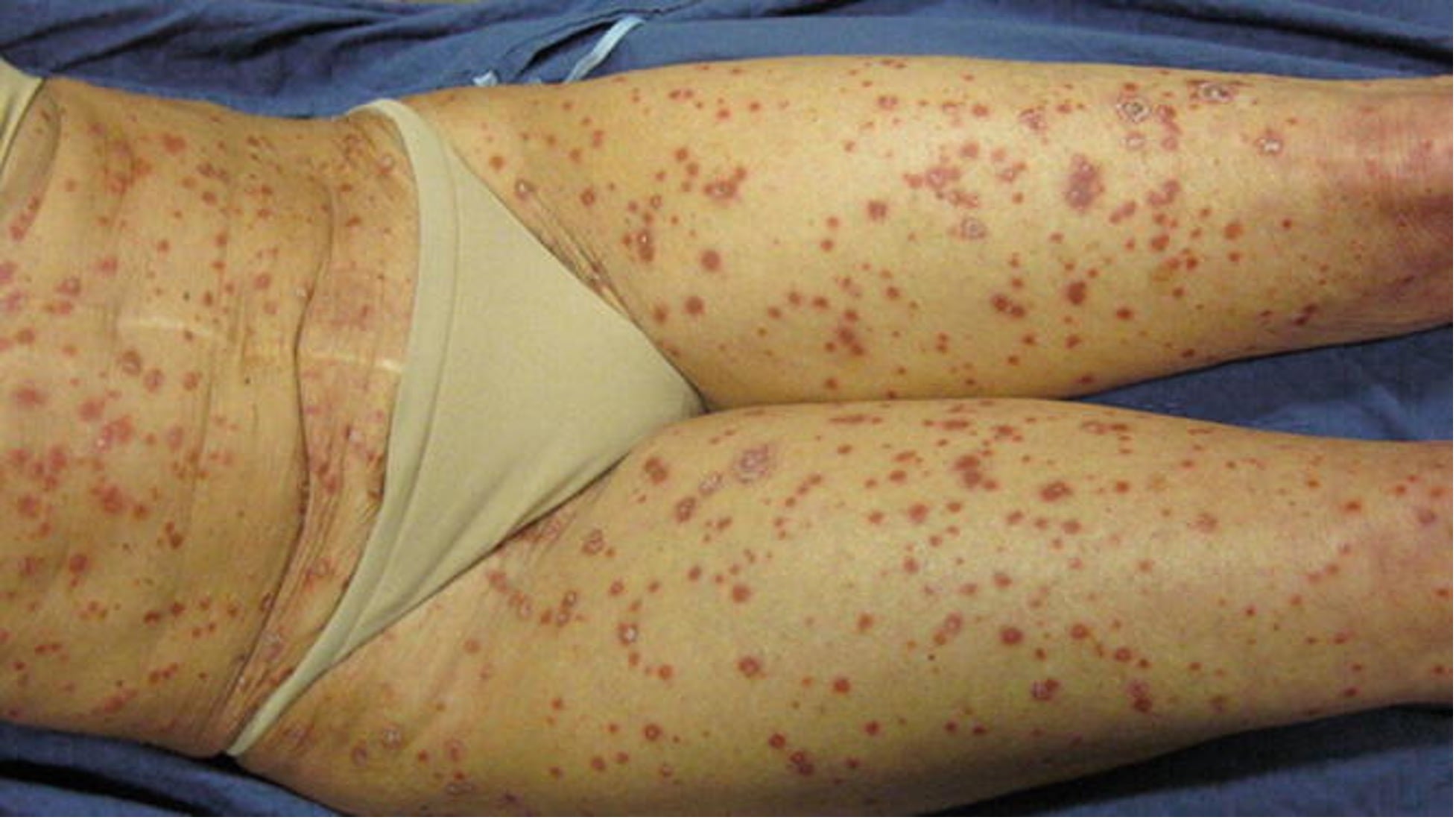
- Каплевидный псориаз составляет менее 2% всех случаев и характеризуется внезапным появлением множества мелких (1–10 мм) эритематозных папул, часто покрытых мелкими чешуйками (рис. 4). Чаще встречается в детском и молодом возрасте. Очаги каплевидного псориаза широко распространены, особенно на проксимальных отделах конечностей и туловище. Каплевидный псориаз связан с инфицированием бета-гемолитическим стрептококком группы А за 2–3 недели до кожных проявлений. Заболевание может разрешиться спонтанно или под воздействием лечения.
Рис.4. Каплевидный псориаз: мелкие эритематозные папулы, распространенные по всей поверхности тела.
- Дифференциальная диагностика каплевидного псориаза включает лимфоматоидный папулез, розовый лишай, хронический лихеноидный лишай, разноцветный лишай и вторичный сифилис.
3. Генерализованный пустулезный псориаз.
- Генерализованный пустулезный псориаз характеризуется образованием на коже и слизистых стерильных пустул на фоне эритемы (рис. 5). Пустулы часто имеют тенденцию к генерализации. Считается, что прием определенных лекарств, инфекция и резкое прекращение приема системных кортикостероидов могут способствовать развитию заболевания. Пустулы сливаются, а затем вскрываются, что приводит к потере жидкости вплоть до обезвоживания. При остром течении выявляются лабораторные признаки воспаления и повышенные показатели печеночных проб, возможны тяжелые осложнения.
Рис. 5. Пустулезный псориаз: вскрывающиеся пустулы на фоне шелушащейся эритемы.
- При диагностике необходимо исключить синдром Стивенса-Джонсона (ССД), синдром Лайелла (токсический эпидермальный некролиз), острый генерализованный экзантематозный пустулез (AGEP) и субкорнеальный пустулез Снеддона–Уилкинсона. Диагностическую ценность имеют тщательный сбор анамнеза, бактериологические исследования, patch-тесты и биопсия кожи.
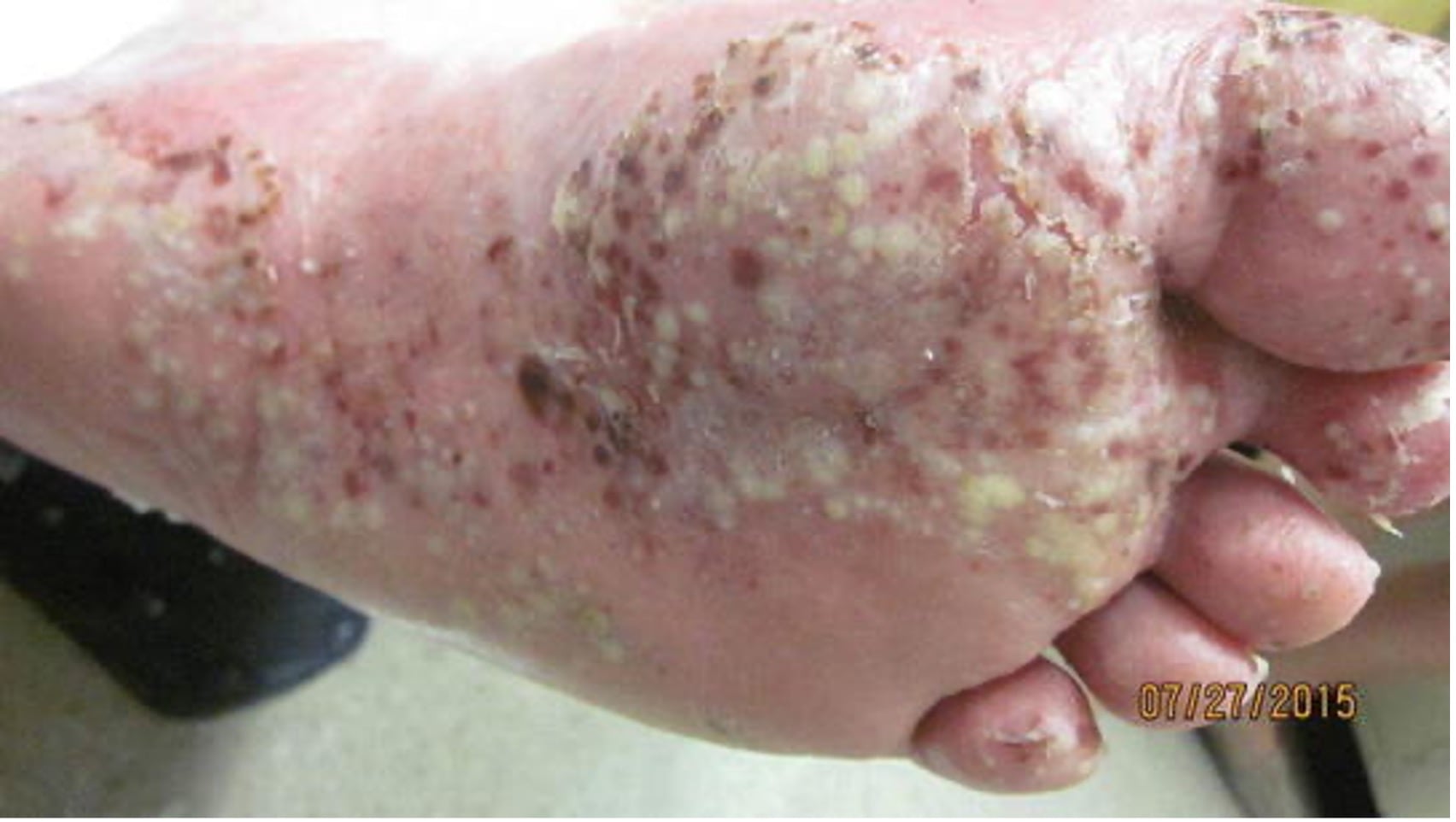
4. Ладонно-подошвенный пустулез.
- Для этого типа характерны рецидивирующие высыпания на ладонях и подошвах в виде болезненных стерильных пустул (рис. 6). Заболевание чаще проявляется у женщин в возрасте 30–40 лет и ассоциировано с курением в прошлом или в настоящее время. Примерно у 25% пациентов с ладонно-подошвенным псориазом диагностируется хронический бляшечный псориаз, хотя генетические исследования показывают, что это разные состояния.
Рис. 6. Ладонно-подошвенный пустулез: выраженные высыпания на подошвенной поверхности.
- Пустулезный псориаз на ладонях и подошвах можно спутать с дисгидротической экземой, простым контактным или аллергическим дерматитом, фолликулитом, инфекционными поражениями.
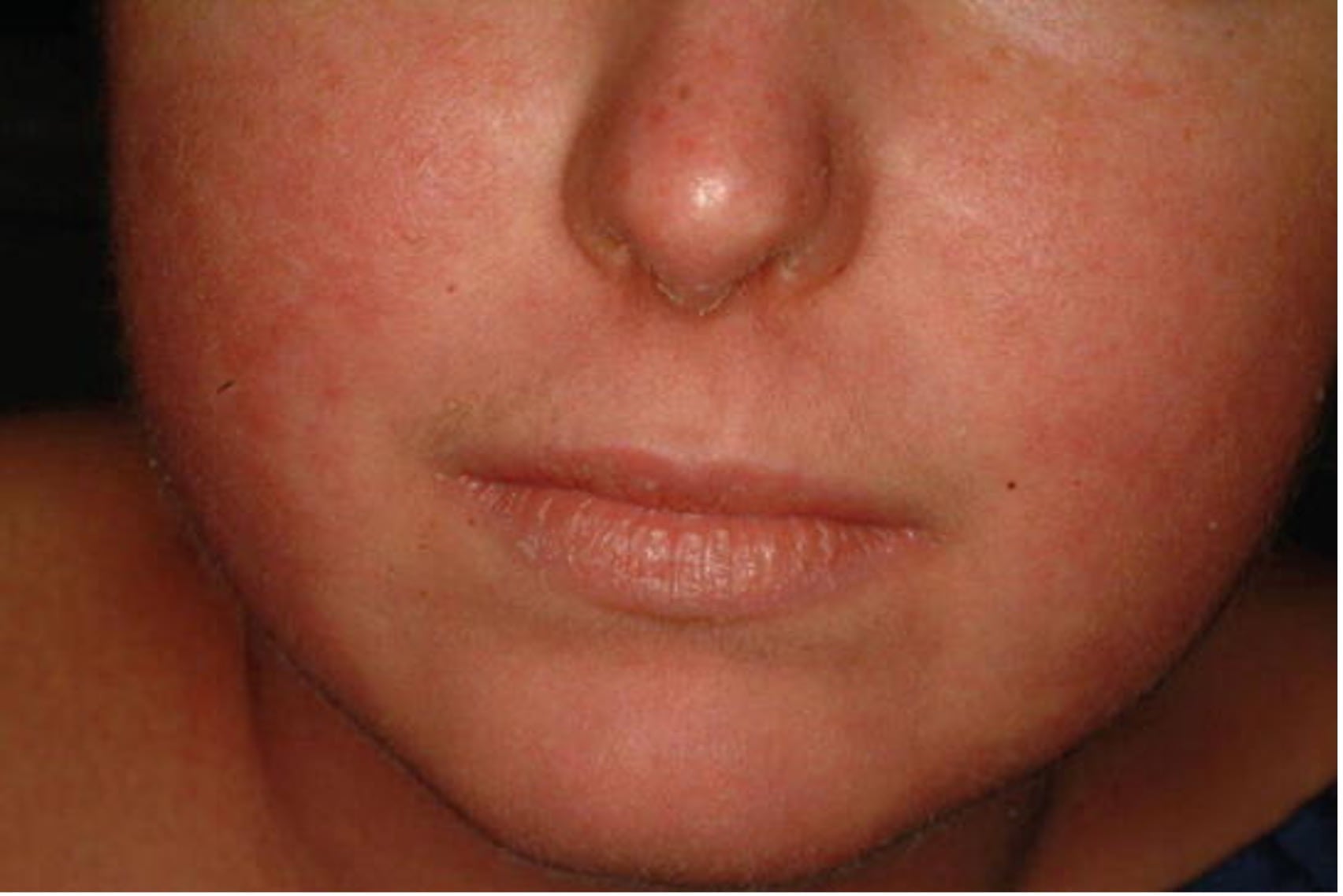
5. Эритродермический псориаз.
- Эритродермический псориаз – один из самых тяжелых и редких вариантов заболевания (1% пациентов), при котором кожа по всей поверхности тела воспаляется и шелушится. Эритродермический псориаз может развиваться постепенно на фоне хронического бляшечного псориаза или остро у пациентов без предшествующего анамнеза псориаза. Его возникновение могут спровоцировать противомалярийные препараты, быстрое прекращение приема местных или системных кортикостероидов, чрезмерное воздействие солнечного света или ультрафиолетового излучения и инфекция. Потеря терморегуляторных и барьерных функций кожи приводит к лихорадке, гипотермии, потере жидкости, обезвоживанию, шоку и сепсису.
Рис. 7. Эритродермический псориаз: на лице видна эритема с участками шелушения.
- Даже при подтвержденном диагнозе псориаза нужно учитывать другие возможные причины эритродермии: лекарственные реакции, атопический дерматит, врожденный ихтиоз, буллезные дерматозы, кожную Т-клеточную лимфому и красный волосяной питириаз.
6. Обратный псориаз.
- Обратный (интертригинозный или флексуральный) псориаз поражает 3–7% пациентов с псориазом, затрагивая подмышечные впадины и паховую область, а также кожные складки под молочными железами. Иногда вовлекается кожа лица. Из-за высокой влажности в этих областях сыпь представляет собой блестящие эритематозные бляшки (рис. 8) с присоединением трещин, бактериальных или грибковых инфекций. У пациентов с ладонно-подошвенным псориазом поражение ладоней увеличивает риск обратного псориаза примерно в пять раз.
Рис. 8. Обратный псориаз: эритематозная бляшка в подмышечной впадине с минимальным шелушением или без него.
- Дифференциальная диагностика включает грибковые и бактериальные инфекции, интертригенозный дерматит, болезнь Хейли-Хейли, сгибательную болезнь Дарье, экстрамаммарную болезнь Педжета, гистиоцитоз клеток Лангерганса и синдром глюкагономы. Эти состояния можно дифференцировать по клиническим и гистологическим данным, отклонениям от лабораторных показателей и общим симптомам.
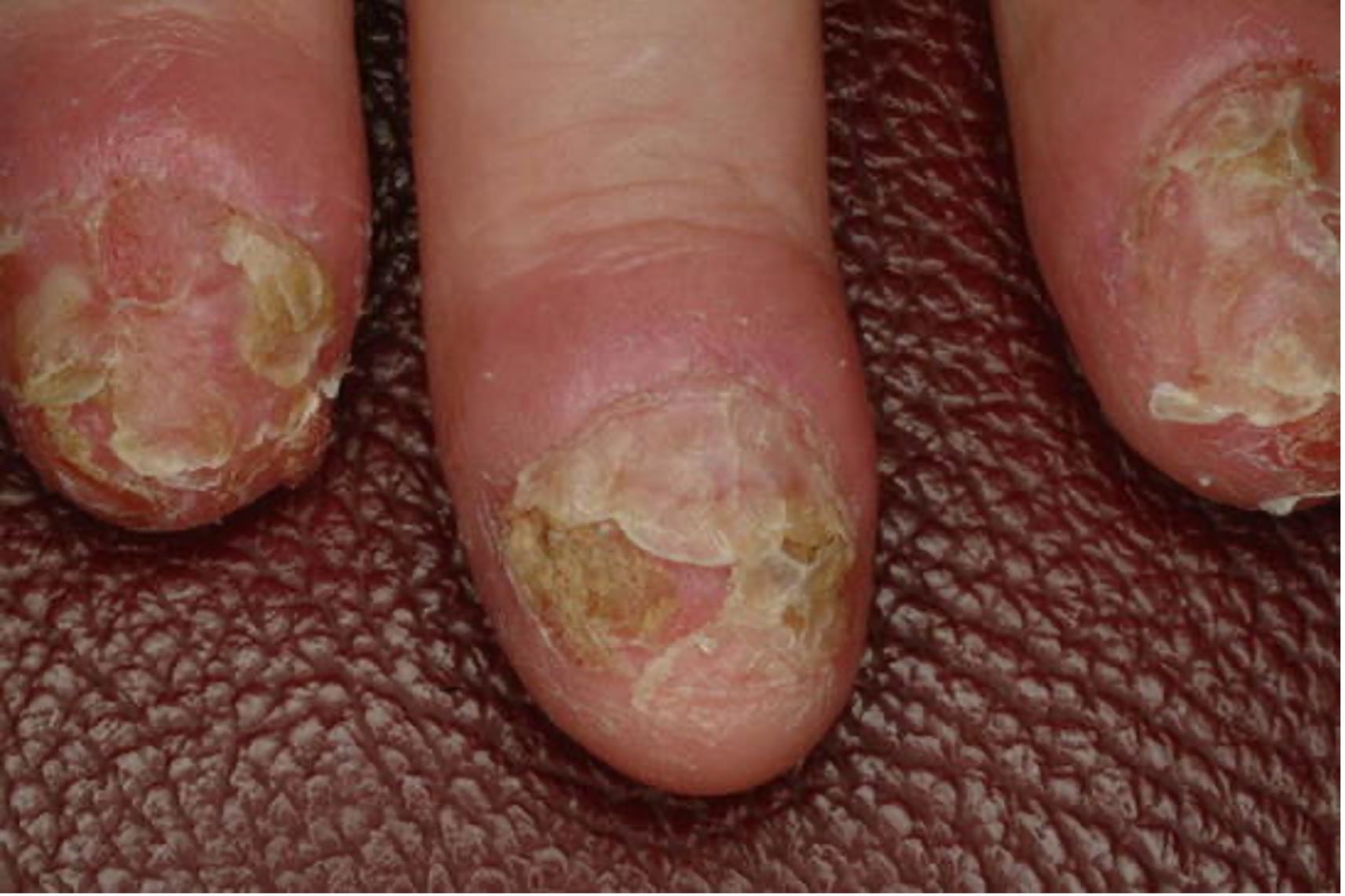
7. Поражения ногтей при псориазе.
- Изменения ногтей могут возникнуть при любом типе псориаза и включают широкий спектр клинических проявлений, включая ямки (наиболее часто), онихолизис, пятна «масляной капли», изменение цвета, занозные кровоизлияния, подногтевой гиперкератоз и другие дистрофические изменения.
Рис. 9. Ониходистрофия при псориазе: пожелтение ногтей, онихолизис и подногтевой гиперкератоз.
- Ногтевые ямки наблюдаться также при гнездной алопеции и контактном дерматите, однако, ямки при псориазе обычно глубже. «Масляные» пятна встречаются при других воспалительных заболеваниях, включая системную красную волчанку (СКВ), а подногтевой гиперкератоз – при онихомикозе, красном волосяном лишае, контактном дерматите и травме. Важно отметить, что онихомикоз и псориаз ногтей могут возникать одновременно. Онихолизис также является признаком многих системных, инфекционных, травматических или врожденных синдромов.
Источник: Kimmel GW, Lebwohl M. Psoriasis: Overview and Diagnosis. Evidence-Based Psoriasis. 2018 Jul 1:1–16. doi: 10.1007/978-3-319-90107-7_1. PMCID: PMC7122924.