Мукоцеле – это полости, которые формируются из-за нарушения оттока слизи из пазух. Они чаще всего возникают в области лобных пазух в среднем и пожилом возрасте. К предрасполагающим факторам относят травмы, хронический риносинусит, неопластические процессы, аллергические состояния и операции на околоносовых пазухах, в том числе функциональная эндоскопическая хирургия (FESS). По мере увеличения мукоцеле могут инфицироваться и превращаться в мукопиоцеле, которые сопровождаются различными осложнениями. Одно из них – орбитальный компартмент-синдром – было описано в журнале Case Reports in Ophthalmological Medicine.
Описание клинического случая
Пациентка 72 лет обратилась в отделение неотложной помощи с жалобами на прогрессирующее покраснение верхнего левого века, которое длилось в течение 2 дней и резко усилилось за час до обращения. Это состояние сопровождалось сильной болью в глазу, выраженным отеком века и заметным хемозом конъюнктивы. У пациентки в анамнезе было функциональное эндоскопическое вмешательство (FESS) по поводу полипозного риносинусита. После операции она не проходила контрольное обследование. У пациентки не было серьезных сопутствующих заболеваний.
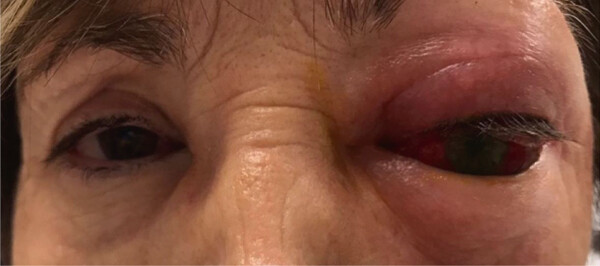
При поступлении острота зрения на левом глазу ухудшилась с 8/10 до восприятия движений руки. У пациентки было выявлено ограничение подвижности глазных яблок во всех направлениях, относительный афферентный зрачковый дефект, экзофтальм и дистопия глазного яблока в нижне-латеральном направлении (рис. 1).
Рисунок 1. Фотография пациентки при поступлении, где заметны отек и покраснение верхнего века, хемоз, выраженный экзофтальм и дистопия глазного яблока в нижнее-латеральном направлении.
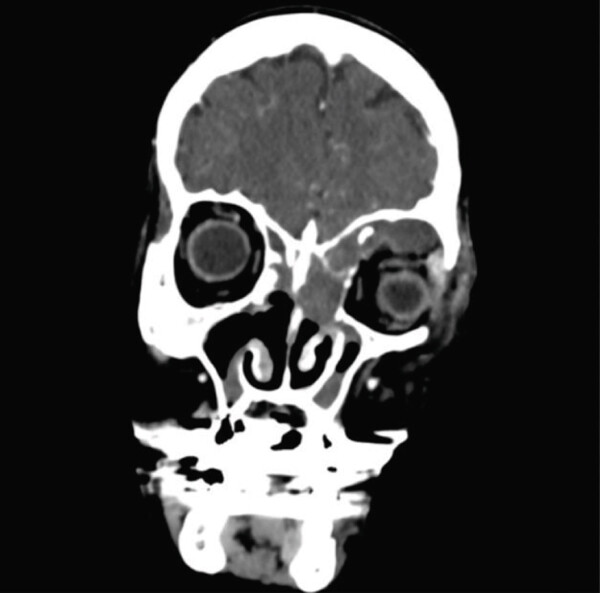
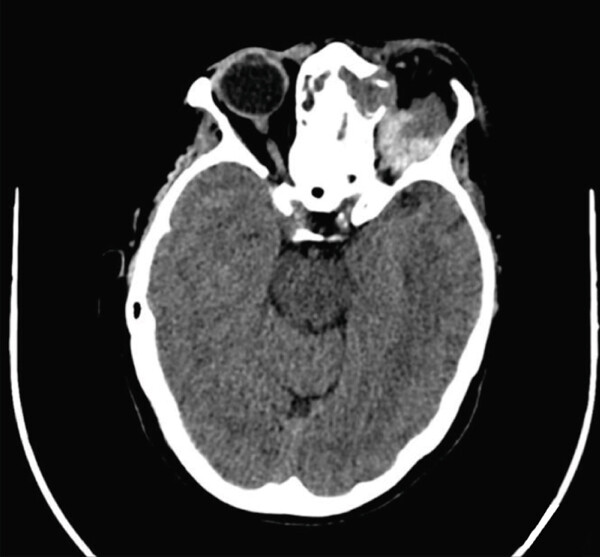
При осмотре с помощью щелевой лампы на левом глазу был обнаружен отек роговицы. ВГД составило 52 мм рт. ст. Ввиду тяжелого состояния пациентке были проведены экстренные вмешательства: латеральная кантотомия и кантолиз. Также были назначены глазные капли с тимололом-бримонидином и ацетазоламид 250 мг внутрь, анальгетики внутривенно (декскетопрофен 25 мг и меперидин 50 мг). Общий анализ крови показал лейкоцитоз со сдвигом влево и повышенный уровень С-реактивного белка. По этой причине пациентке были назначены антибиотики широкого спектра действия внутривенно. С помощью видеоэндоскопии были обнаружены остаточные послеоперационные изменения решетчатой кости и минимальные гнойные выделения в носоглотке. КТ орбиты и пазух носа выявила мукоцеле левой лобной пазухи и решетчатого лабиринта с распространением в экстракональное пространство (рис. 2а,б).
Рисунок 2. КТ околоносовых пазух и орбиты при поступлении: (а) в коронарной проекции – объемная слизисто-гнойная масса в лобной пазухе и ячейках решетчатой кости, которая смещает левое глазное яблоко наружу; (б) в аксиальной проекции – мукопиоцеле в области лобной пазухи и решетчатой кости, которое служит причиной выраженного экзофтальма.
На основании клинических (покраснение глаза, боль в ретробульбарном пространстве, экзофтальм, офтальмоплегия, снижение остроты зрения, повышение ВГД) и рентгенологических данных был диагностирован орбитальный компартмент-синдром (ОКС) вследствие инфекционного воспаления мукоцеле лобной пазухи и решетчатой кости. Пациентка была госпитализирована для повторного проведения FESS. Процедура включала вскрытие среднего носового хода и марсупиализацию мукопиоцеле через отверстие в лобной пазухе, что привело к быстрому улучшению состояния после операции. Микробиологическое исследование интраоперационных образцов выявило Streptococcus pyogenes и Moraxella catarrhalis, чувствительных к амоксициллину-клавуланату.
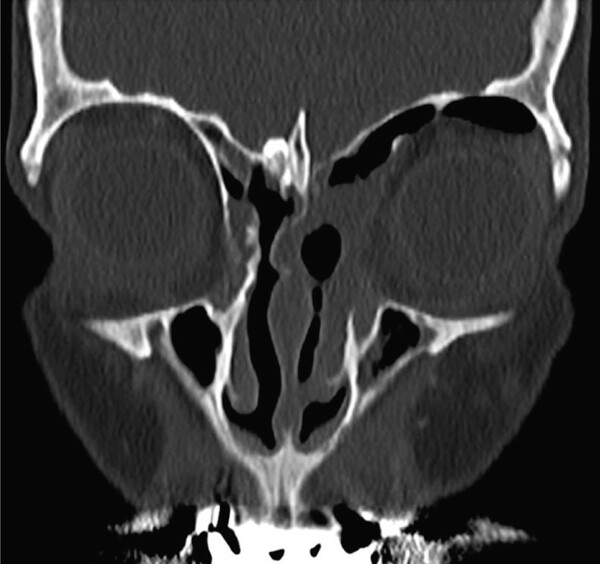
В течение недели после операции пациентка получала антибиотики и кортикостероиды внутривенно (амоксициллин-клавуланат 1 г каждые 8 часов и метилпреднизолон 40 мг каждые 12 часов), а также интраназальный кортикостероид (беклометазон 500 мкг каждые 12 часов). Через 2 недели после вмешательства исчез экзофтальм, и она смогла полностью закрыть веко. Эритема, затруднение при открывании века и парестезия в периорбитальной области слева сохранялись некоторое время. Острота зрения улучшилась до 7/10, несмотря на наличие кератита, симптомы которого удалось купировать с помощью местных увлажняющих средств. ВГД снизилось до 17 мм рт. ст., подвижность глаз сохранилась. ОКТ зрительного нерва не выявила в нем структурных изменений. Спустя 6 месяцев и 1 год на контрольных КТ-снимках не было замечено признаков рестеноза или рецидива мукоцеле (рис. 3).
Рисунок 3. КТ околоносовых пазух и орбиты через год после операции (в коронарной проекции): проходимость среднего носового хода и на всем протяжении, пневматизация лобной пазухи и решетчатой кости. Глазное яблоко находится в нормальном положении.
Выводы авторов
У данной пациентки наблюдались характерные признаки ОКС: болезненный экзофтальм, офтальмоплегия, относительный афферентный зрачковый дефект и значительное повышение ВГД. Хотя диагноз ставится, в первую очередь, на основании клинических данных, рентгенологические исследования, особенно КТ, позволяют более точно оценить состояние костных структур, окружающих глаз. В этом случае не было необходимости в МРТ из-за FESS в анамнезе. Лечение ОКС требует экстренной латеральной кантотомии и кантолиза, внутривенного введения антибиотиков широкого спектра действия, а затем дренирования мукопиоцеле через эндоскопический или наружный доступ. Эндоскопическая марсупиализация является наиболее подходящим вариантом вмешательства, так как обеспечивает более широкие возможности для визуализации, низкий риск рецидива и хорошие косметические результаты. Необратимое повреждение зрительного нерва обычно наступает спустя 2–4 часа компрессии, но иногда зрительная функция сохраняется при проведении вмешательства в течение 48 часов. У пациентки, несмотря на позднее обращение за медицинской помощью, зрение было восстановлено. Птоз и парестезия в периорбитальной области сохранялись, вероятно, из-за нейропраксии, связанной с компрессией. Также важно помнить, что назначение антибиотиков должно быть подтверждено результатами микробиологического исследования.
Этот случай подчеркивает высокую значимость тщательного контроля после FESS у пациентов высокого риска, включая периодические осмотры с помощью эндоскопа и визуализацию для раннего выявления бессимптомных мукоцеле.
Справочная информация
Мукоцеле представляют собой полости, заполненные слизью, которые формируются из-за нарушения оттока слизи из пазух. Они чаще всего возникают в области лобных пазух и решетчатой кости в среднем и пожилом возрасте. Распространенность среди мужчин и женщин одинаковая. К предрасполагающим факторам относят травмы, хронический риносинусит, неопластические процессы, операции на околоносовых пазухах и аллергические состояния. Образование мукоцеле является подтвержденным осложнением FESS с частотой до 13%. Они могут развиваться через несколько месяцев или лет после операции из-за обструкции устья, рубцевания или нарушения мукоцилиарного клиренса. По мере увеличения мукоцеле могут вызывать разрушение соседних костных структур и затронуть соседние анатомические пространства, в том числе глазницу. Инфицирование становится причиной образования мукопиоцеле, которые характеризуются более агрессивным течением и высоким риском осложнений, включая ОКС.
Расположение мукопиоцеле в лобных пазухах и решетчатой кости нередко вызывает смещение глазного яблока кпереди и повреждение орбиты. Этот процесс сопровождается разнообразными клиническими признаками и может стать причиной компрессии зрительного нерва. Диагностика проводится на основе клинических и рентгенологических данных. Лечение включает экстренную декомпрессию и назначение антибиотиков широкого спектра действия в комбинации с кортикостероидами. Для профилактики рецидивов прибегают к эндоскопической хирургии. В дальнейшем рекомендовано длительное наблюдение с целью профилактики рецидивов и других осложнений.
Источник: González-De-Los-Mártires P, Guerrero-Pérez G, Salmerón-Garmendia I, Garin-Balerdi A, Elso-Echeverría B, Atilla H. Orbital Compartment Syndrome Following Frontoethmoidal Mucopyocele: A Case Report. Case Rep Ophthalmol Med. 2025 Dec 21;2025:8863514. doi: 10.1155/crop/8863514. PMID: 41473535; PMCID: PMC12747089.