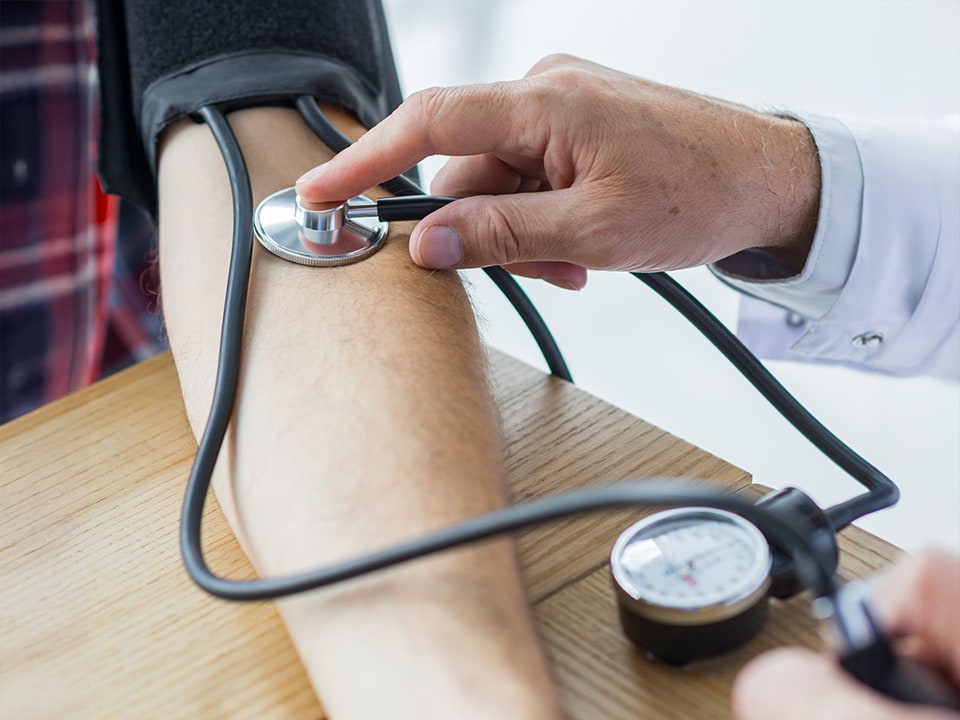
Ортостатическая гипотензия (ОГ) определяется как падение систолического артериального давления на ≥20 мм рт. ст. или диастолического артериального давления на ≥10 мм рт. ст. в течение 3 минут в положении стоя. По этиологии ОГ подразделяют на нейрогенную и ненейрогенную. Первый вариант обычно ассоциирован с дегенеративными заболеваниями. Такие пациенты часто не реагируют на стандартное лечение сердечно-сосудистой патологии, но при приеме препаратов для лечения болезни Паркинсона их состояние заметно улучшается.
В Annals of Internal Medicine был представлен нетипичный случай пациента с нейрогенной ортостатической гипертензией без симптомов паркинсонизма, у которого после начала приема агониста норадреналина состояние резко улучшилось.
Описание клинического случая
85-летний мужчина был госпитализирован с переломом плечевой кости после падения из-за обморока. Пациент сообщил, что около года назад он начал чувствовать головокружение и потемнение в глазах при вставании. Он обратился к кардиологу, который диагностировал ортостатическую гипотензию и назначил мидодрин и флудрокортизон. На фоне лечения у пациента произошло еще два падения, а за неделю до госпитализации усилились обмороки и головокружение. Последний синкопальный эпизод произошел внезапно ночью, когда пациент находился в туалете.
Помимо ортостатической гипотензии, у пациента были такие заболевания, как депрессия, контролируемый сахарный диабет 2 типа, рак предстательной железы после лучевой терапии, ишемическая болезнь сердца, пароксизмальная мерцательная аритмия после радиочастотной абляции и болезнь Меньера. Он принимал несколько препаратов, включая аторвастатин, буспирон, дулоксетин, апиксабан, финастерид, тамсулозин, метформин, мидодрин и флудрокортизон. Визуальная оценка доступности транспортера дофамина, проведенная ранее, не подтвердила у пациента болезнь Паркинсона.
Общий осмотр не выявил тремор в покое, ригидность или брадикинезию. Оценить его походку было сложно из-за симптомов ОГ. Не было замечено признаков осложнений сахарного диабета и периферической невропатии. Артериальное давление в положении лежа составляло 174/76 мм рт. ст. и 85/49 мм рт. ст. в положении стоя. После вставания у пациента были отмечены выраженные признаки головокружения. На электрокардиограмме был выявлен синусовый ритм с редкими суправентрикулярными преждевременными комплексами и удлиненным интервалом QT (QTc был равен 469 мс).
Для исключения аритмии как причины обморока было назначено холтеровское мониторирование на 48 часов, которое показало синусовый ритм с ЧСС от 50 до 135 ударов в минуту (в среднем 77 ударов в минуту) и иногда фибрилляцию предсердий без быстрого желудочкового ответа (RVR), без пауз или атриовентрикулярной блокады. В процессе холтеровского мониторирования произошел один эпизод обморока, во время которого был зафиксирован нормальный синусовый ритм с частотой 62 удара в минуту. На эхокардиографии была отмечена фракция выброса от 40% до 45% с диффузным гипокинезом, что соответствует легкой дисфункции левого желудочка без клинических признаков сердечной недостаточности. Согласно тестам на надпочечниковую недостаточность, утренний уровень кортизола был в норме, уровень кортизола после теста стимуляции косинтропином составил 496,55 нмоль/л.
В процессе лечения пациенту были надеты компрессионные чулки до талии и была проведена инфузионная терапия. Тамсулозин был отменен, а доза флудрокортизона увеличена до 0,2 мг в сутки. Несмотря на эти вмешательства, ортостатические показатели все еще не были удовлетворительными. АД в положении лежа составляло 156/88 мм рт. ст. с ЧСС 78 ударов в минуту. АД положении стоя падало до 82/53 мм рт. ст., а ЧСС возрастало до 100 ударов в минуту. Изменение соотношения ЧСС (ΔЧСС) и изменения САД (ΔСАД) достигло 0,29, что побудило диагностировать нейрогенную ОГ в качестве основной причины обмороков. Пациенту был назначен прием дроксидопы 100 мг 3 раза в день с продолжением приема флудрокортизона и мидодрина. Затем доза дроксидопы была увеличена до 200 мг, поскольку пациент показал благоприятный ответ на лечение.
После начала лечения дроксидопой пациент отметил отсутствие обмороков или головокружения при вставании, что значительно улучшило его повседневную деятельность. Пациента предупредили о возможных побочных эффектах этой комбинации из 3 препаратов (особенно о гипертензии в положении лежа), и было принято общее решение продолжить тот же режим с тщательным наблюдением у кардиолога после выписки.
Выводы авторов
Кардиолог, наряду с терапевтом и неврологом, является первым специалистом, к которому обычно обращается пациент с обмороками. Практикующим врачам любой специализации необходимо учитывать вероятность нейрогенной ортостатической гипотензии, особенно в тех случаях, когда пациенты не реагируют на стандартное лечение. Назначение дроксидопы и других препаратов позволит значительно улучшить состояние при НОГ.
Справочная информация
Нейрогенная ортостатическая гипотензия обычно связана с неврологическими нарушениями, включая мультисистемную атрофию, истинную вегетативную недостаточность, деменцию с тельцами Леви или болезнь Паркинсона. Постановке диагноза может помочь оценка функции вегетативной нервной системы: реакция артериального давления на пробу Вальсальвы и измерение уровня норадреналина в плазме в положении лежа и стоя. Фармакотерапия НОГ включает такие препараты, как пиридостигмина бромид, эритропоэтин, мидодрин и флудрокортизон.
Источник: Betul Gok Yavuz, Darian Fard, Asma Malik. An Unusual Case of Neurogenic Orthostatic Hypotension Without Parkinsonian Features. AIM Clinical Cases.2024;3:e231467. [Epub 1 October 2024]. doi:10.7326/aimcc.2023.1467